La artroscopia de rodilla es el procedimiento quirúrgico más frecuente en cirugía ortopédica.
Las indicaciones incluyen la artroscopia diagnóstica, la meniscectomía, la sutura meniscal, la retirada de cuerpos libres, la condroplastia, las microfracturas, la sinovectomía, las reconstrucciones ligamentosas, el lavado de infecciones, asistir en la reducción de fracturas intraarticulares y, se ha evaluado menos exhaustivamente, pero es un procedimiento aceptado como método de diagnóstico y/o tratamiento de complicaciones de las prótesis de rodilla (pinzamientos blandos, artrofibrosis, infección protésicas y extracción de cuerpos libres o retenidos)
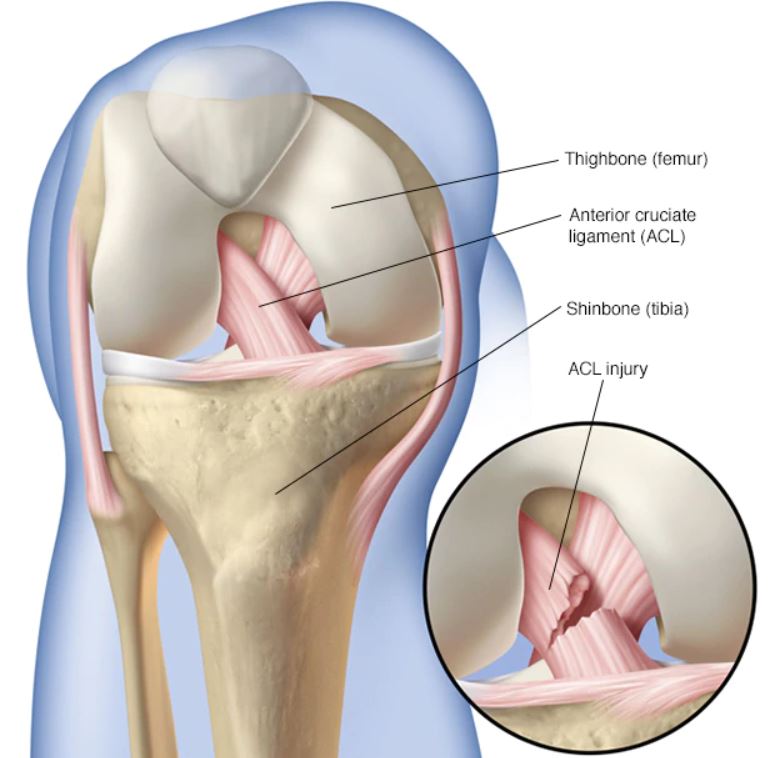
¿Qué es el ligamento cruzado anterior?
Al ligamento cruzado anterior (LCA) es el principal protagonista en la estabilidad anterior de la rodilla, evita la traslación tibial anterior y la rotación interna tibial y actor secundario ante el estrés en varo-valgo. También aporta propiocepción y protección de las estructuras internas de la rodilla.
Sus causas
Más del 75% de las lesiones del LCA se produce ante situaciones de no contacto o indirectas (sin contacto directo en la rodilla lesionada); en su mayor parte, relacionadas con el deporte o actividad laboral.
Los principales mecanismos lesionales son:
- Deceleración durante actividades de pivotaje, situaciones habituales en fútbol o baloncesto
- Aterrizaje en una pierna tras salto; después, flexión y giro, asociado al valgo, mientras continúa la contracción del cuádriceps
Síntomas
Suelen sentir con frecuencia un pop audible y en su mayoría son incapaces de continuar la actividad o evento deportivo. Además, típicamente, durante las 6 horas siguientes, aparece un derrame hemático. La presencia de estos hechos hace que la probabilidad de rotura del LCA se estime en un 70%.
El paciente con insuficiencia crónica del LCA describe episodios de “fallos” o inestabilidad de la rodilla, explicados como movimientos anormales entre la tibia y el fémur, percibidos con más frecuencia sobre el lado lateral de la rodilla. Los fallos pueden aparecer primero en actividades de giros y saltos, pero más adelante sobrevienen, incluso, durante las actividades cotidianas.
El dolor y el edema, aparte de los provocados en los episodios de fallos, suelen estar ausentes en la laxitud aislada del LCA. Si aparecen, hay que sospechar lesión meniscal y degeneración asociada del cartílago, al igual que si hay bloqueo de la rodilla hay que pensar en desgarro meniscal.
Recomendamos
El tratamiento inicial son las medidas de control del dolor y tumefacción, así como la recuperación temprana del rango de movimiento: Carga precoz y activación muscular.
El tratamiento no quirúrgico de las roturas del LCA está indicado en pacientes mayores, que no tengan sintomatología con las actividades cotidianas y estén dispuestos a evitar los deportes de contacto.
Dado el escaso poder de cicatrización del LCA, en pacientes jóvenes que no estén dispuestos a evitar deportes de contacto lo habitual suele ser su reconstrucción quirúrgica mediante injerto tendinoso que puede ser fundamentalmente de dos tipos:
Autoinjerto tendinoso: obtener un ligamento (injerto o plastia) del propio paciente.
Aloinjertos criopreservados (banco de tejidos).
Las ventajas del autoinjerto son la mayor estabilidad, menor tasa de revisión, menor tasa de infección, menor coste y anulan el riesgo de transmisiones de enfermedades infecciosas o reacciones inmunes. También permiten una integración más rápida del injerto y una recuperación más precoz para actividades plenas.
Por otra parte, las ventajas del aloinjerto son el menor tiempo quirúrgico, menor dolor postoperatorio, ausencia de morbilidad en la zona donante, una mayor variedad de tallas y formas disponibles de los injertos.
Videoconsulta en 24h, con traumatólogos.
Sin largas esperas ni desplazamientos.
Nuestros traumatólogos resolverán al momento sus dudas, analizaran las pruebas diagnósticas que nos envíe y le darán soluciones a su problema.





